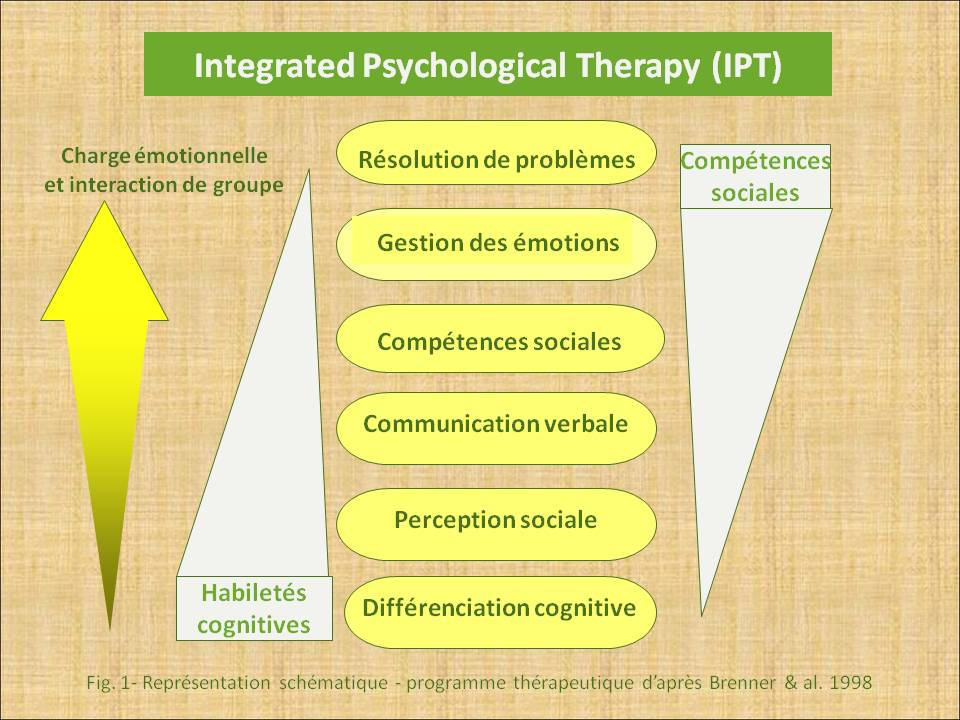
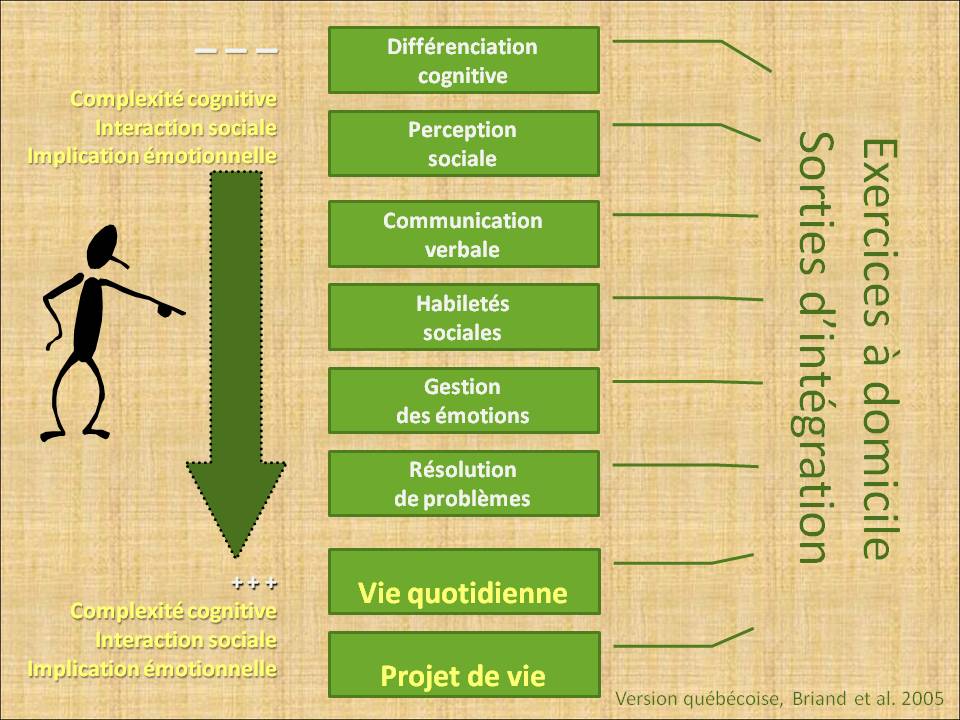
L'approche Integrated Psychological Treatment (IPT : Programme intégratif de thérapies psychologiques) est une pratique de réadaptation de groupe d’orientation cognitivo-comportementale. Elle vise à améliorer le fonctionnement psychosocial des personnes, ainsi que le développement des habiletés nécessaires à la gestion des stresseurs environnementaux de la vie quotidienne.
Cette approche a été développée en Suisse par Brenner et ses collaborateurs, en 1992, pour les personnes souffrant de schizophrénie. Les fondements théoriques de l'IPT s'insèrent dans une compréhension holistique des troubles psychotiques en se basant, notamment, sur le modèle vulnérabilité-stress. Les fondateurs ont enrichi le concept de « vulnérabilité », en insistant sur le lien d'interdépendance entre les dysfonctions cognitives et sociales. Cette technique intègre les approches classiques de développement des habiletés sociales et les nouvelles approches de gestion des déficits neurocognitifs et des biais cognitifs.